
エラ:ヒロヒ式の特徴
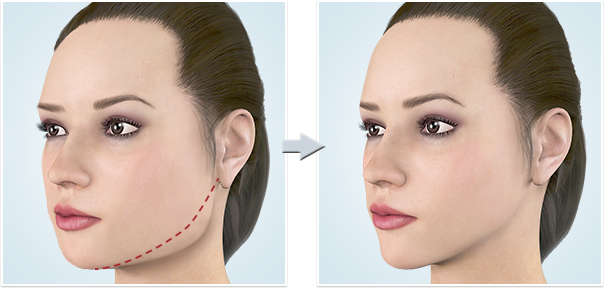
1.正面顔で横幅が小さくなり、小顔効果が強い 正面顔を小さくするには、外板(が…
手術前に患者様には診察室で最後の手術デザインの確認を行います。患者様の最終的な希望を確認した上で、顔に実際にマーキングをさせていただきます。手術中に以下のマーキング部位は重要な指標となります。
麻酔は全身麻酔で行われます。エラの手術では、口の中からの手術になりますので、麻酔の管は鼻から(経鼻挿管)挿入します。
手術部位に0.2%リドカイン(100万倍エピネフリン)を散布します。これにより疼痛緩和して、全身麻酔薬の震度を浅く保つことができます。さらにエピネフリンの血管収縮効果にて出血量を最小限に抑えるように努めます。
次に口唇ガードというシリコンチューブを口唇に縫合します。手術中は骨切り用の電動バーや骨鋸が熱を持ちますので、接触した際に火傷(ヤケド)を起こす可能性があります。そこで器械が接触する部位には必ずシリコンによるガードを縫合しています。もちろん手術終了時にすべて外します。
口の中から切開で骨切りは行われます。下顎枝前縁に沿って、耳下腺管開口部を避けて、下方は第一小臼歯部まで約4cmの粘膜切開を行います。粘膜切開時に注意すべきは、第一小臼歯部あたりで粘膜直下にオトガイ神経の太い分枝(Buccal-labial branch)が見られるため、神経を確認し剥離・温存することです。
続いて骨膜下剥離で下顎骨を展開しますが、角部においては下縁、後縁に強く付着している咬筋、内側翼突筋(Pterygo-masseteric sling)を丁寧かつ確実に剥離します。一般的には顎縁剥離子(Sling stripper)の使用が推奨されていますが、下顎枝後縁で内側翼突筋が裂けやすいため実用的ではありません。私はスプーン型リトラクターにて角部後縁を後下方に軽く押し込むような形で剥離していますが、ほとんどの症例で容易に剥離することができます。

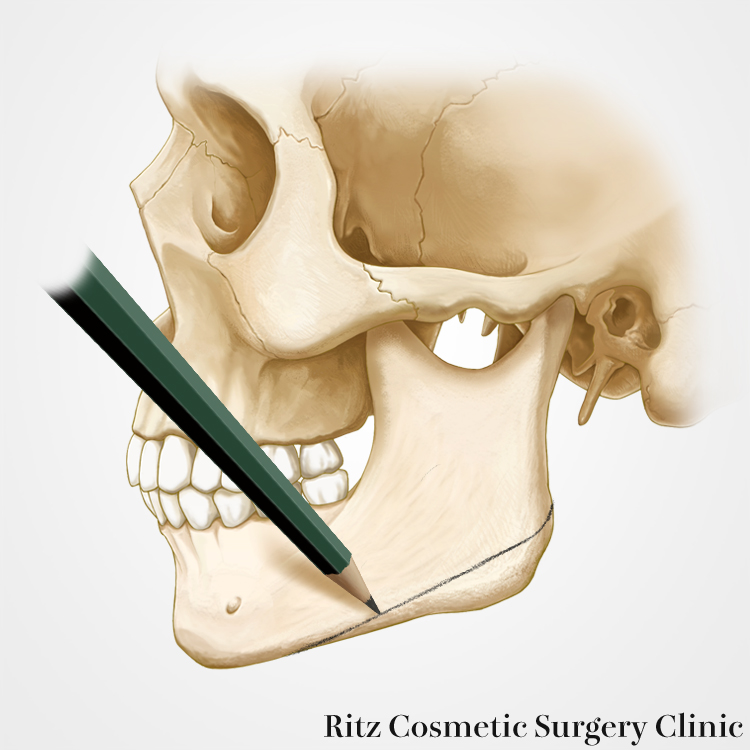
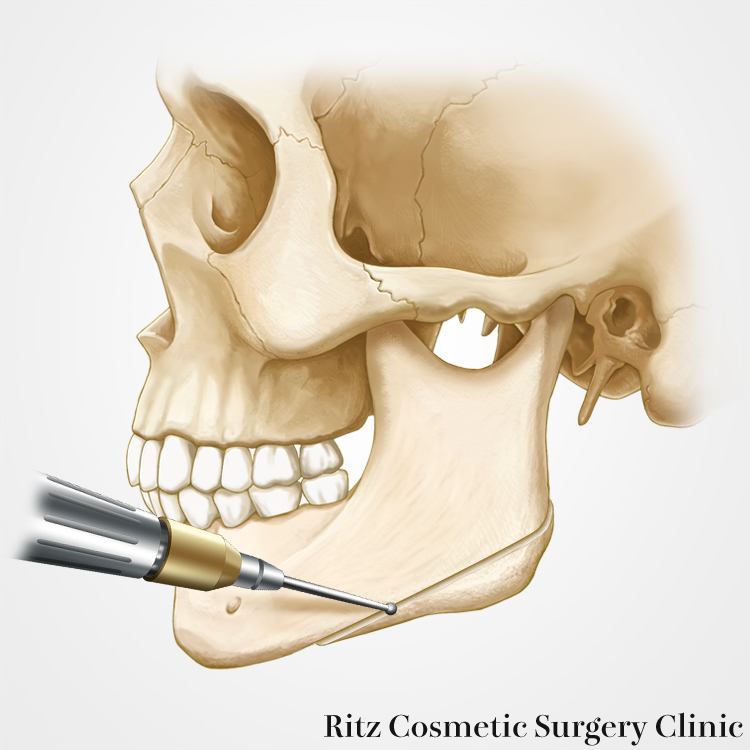
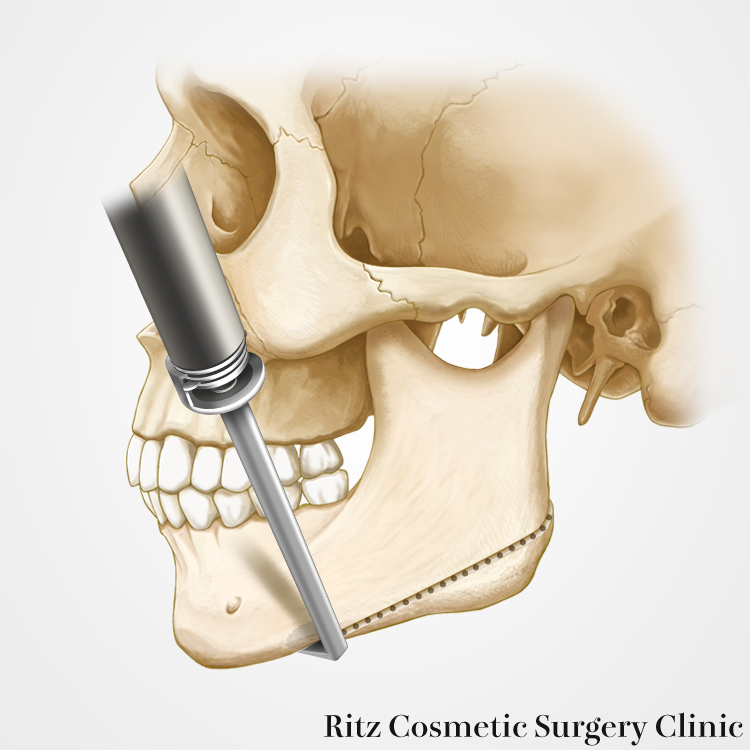
はじめに下顎角を含む下顎骨下縁の骨切りから開始します。下顎角骨切りに際しては、自然な段差の少ない曲線的なラインが好ましく、エラの面影を残すような骨切り法を行うべきです。私の場合には3次元実体模型に切除予定骨片を描きこみ、手術中はデザインに沿った骨切りを行っています。骨切り予定ラインに忠実に、3mmのラウンドバーで骨切り線に沿って溝を掘っていきます。
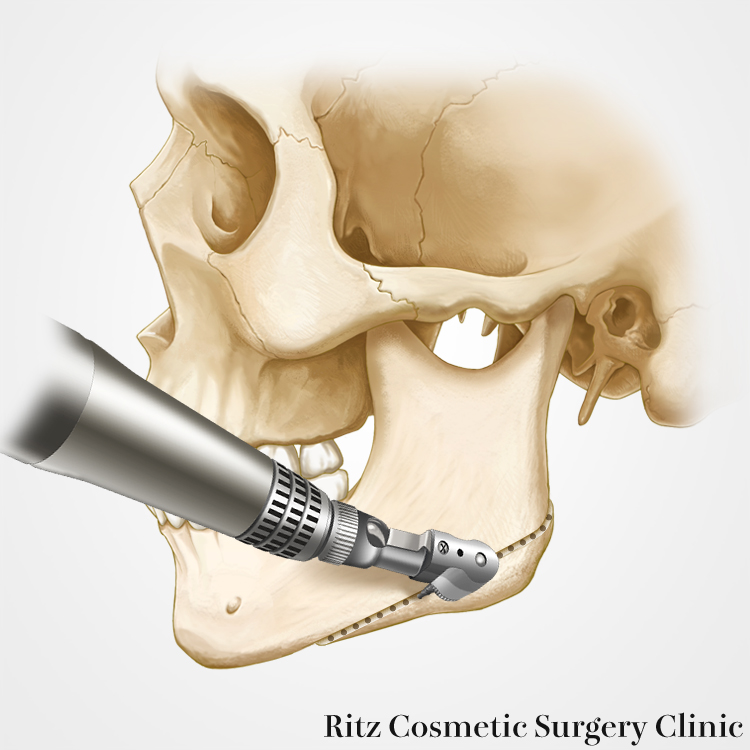
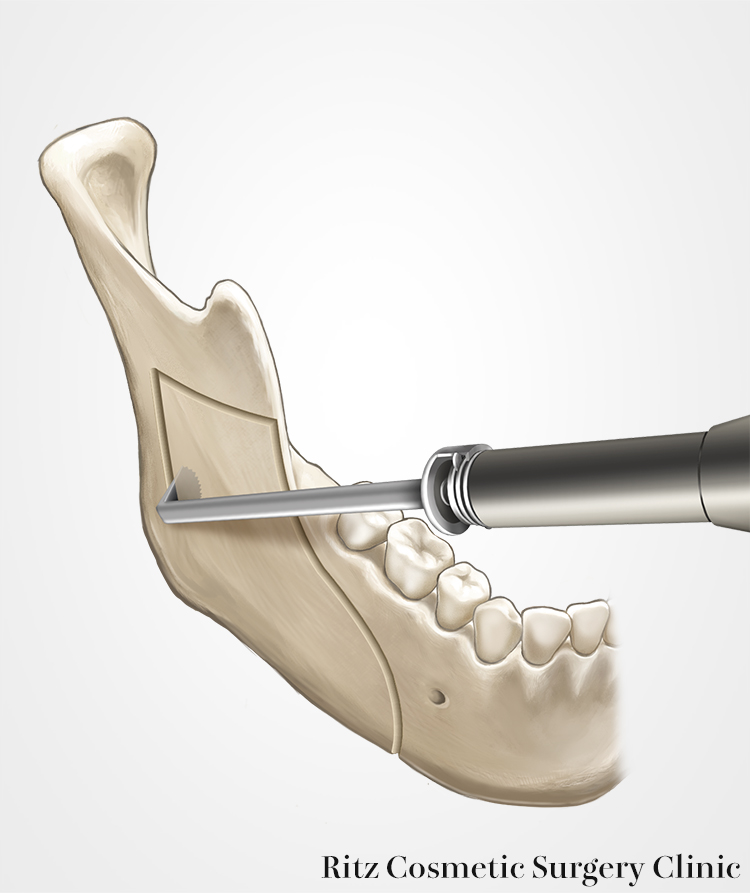
次にコントラアングルドリル(直径1.5mm、長さ25mm)という直角に曲がったドリルを使用することが私の方法の特徴です。スプーン型リトラクターで術野を展開し、内板の裏面を保護しながらドリル刺入を次々に進めていきますが、コントラアングルドリルは口角で邪魔されることなく自由に角度調節ができ、骨孔は意図した通りに開けることができます。すなわち狙った通りの骨切り線が描けるということです。
ドリルホール間隔は1mm程度で、できるだけ密に孔開けを行います。下顎枝後縁が見えない場合には内視鏡でのアシストを行います。
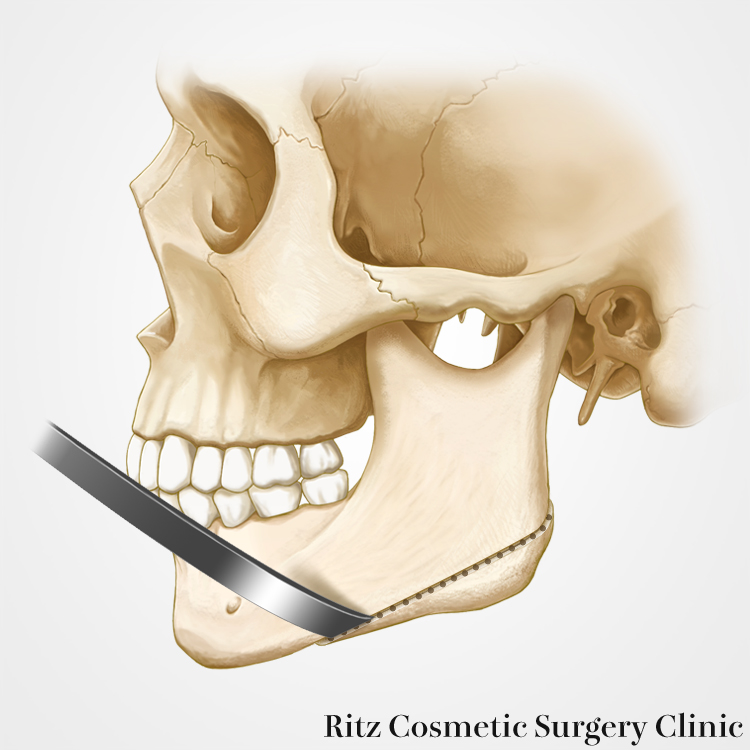
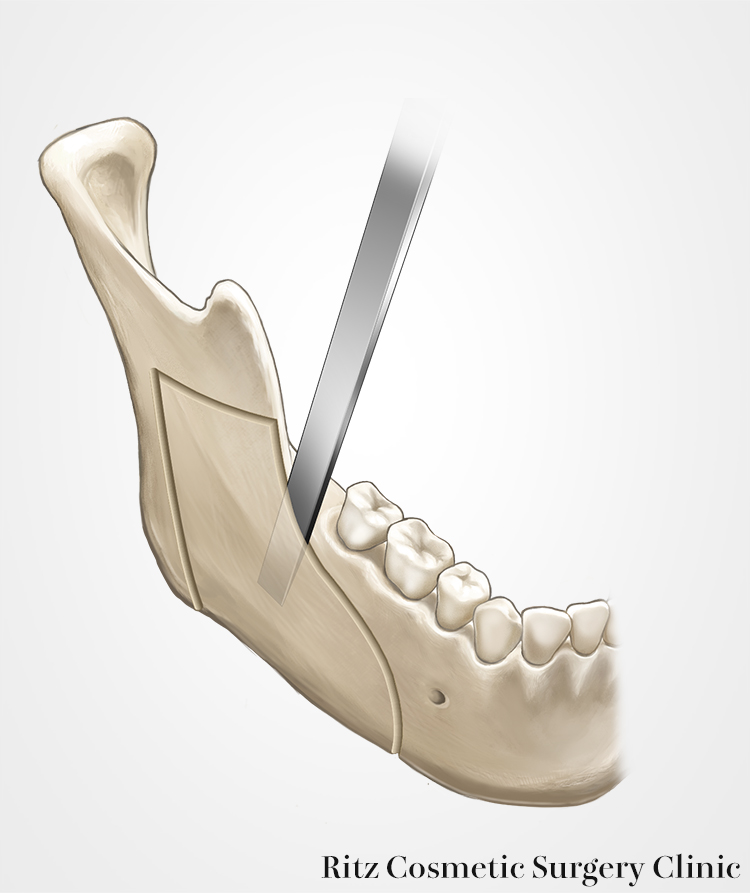
骨切り線の前方においては、コントロールが効くためオシレーティングソーによる骨切りを行います。口角でハンドピースの動きが制限され角度調節が難しくなる部位まで骨切りを行います。
後方は、密にあけたドリルホールが“切り取り線”の役割をなして、骨ノミ(オステオトーム)で軽くたたくだけで、骨切りを完了します。
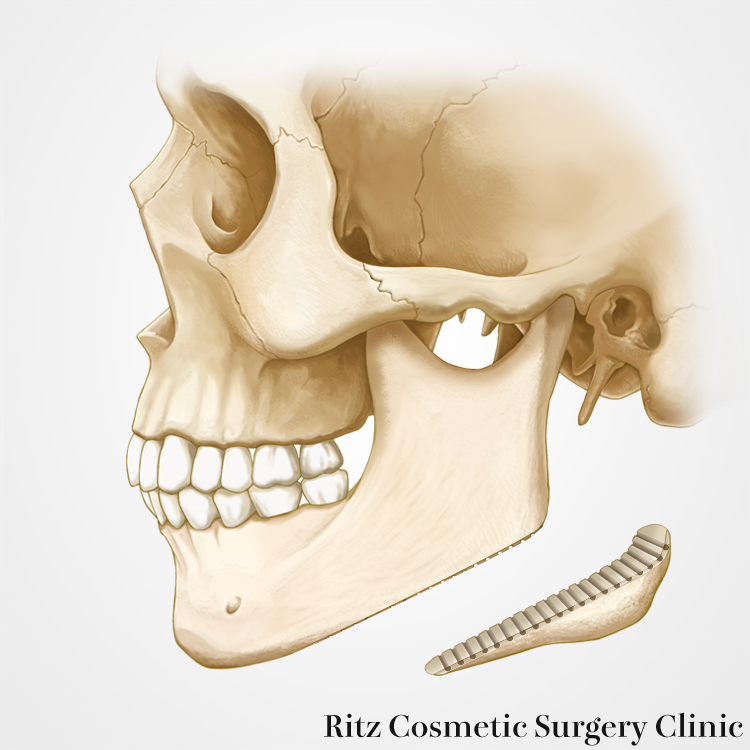
なお角部骨切り術の際に、下顎枝上方に向かって垂直方向に骨片を過剰切除した場合には、下顎角が喪失し、非常に不自然で奇異なレリーフとなります。下顎角を目立たなくすることが手術の目的であり、なくすことではありません。
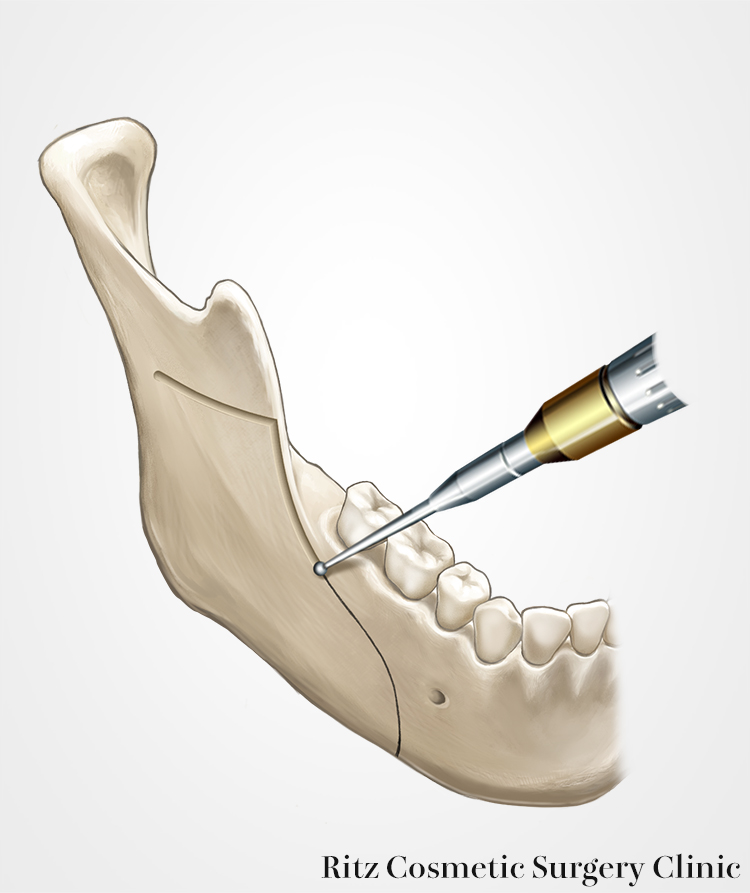
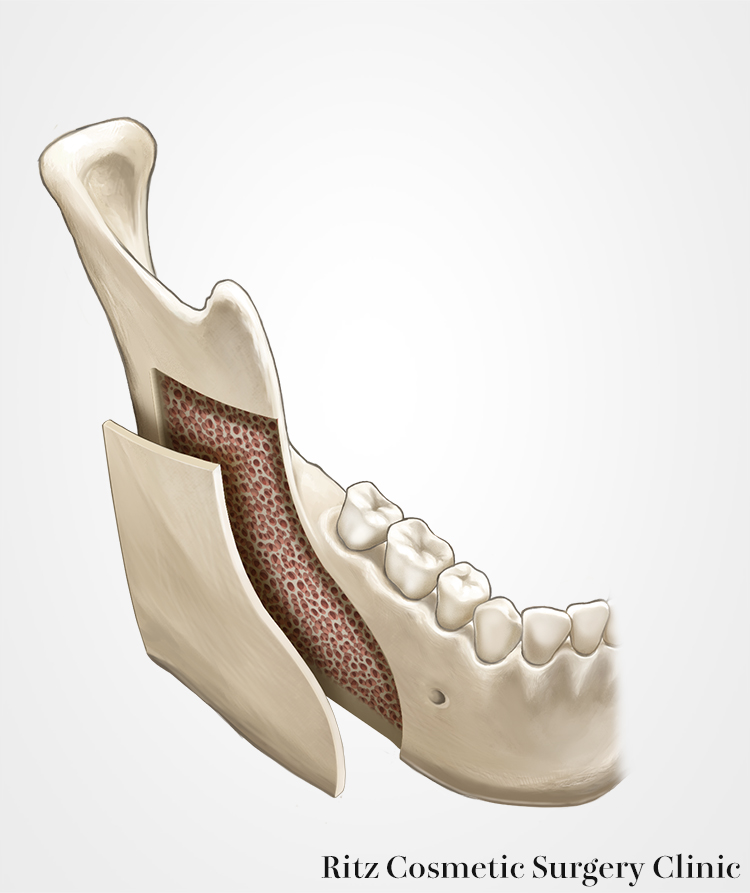
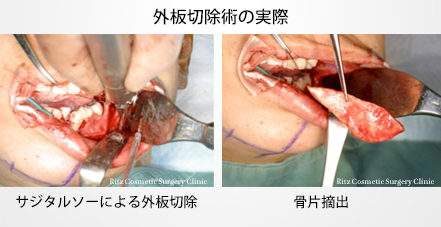
前方は下顎枝前縁から外斜線に沿って下降し、Obwegesar-DalPont法に準じて、下顎下縁まで縦方向に皮質骨に溝を掘ります。その際に私はピエゾサージェリーという、超音波削骨器械を使用しています。
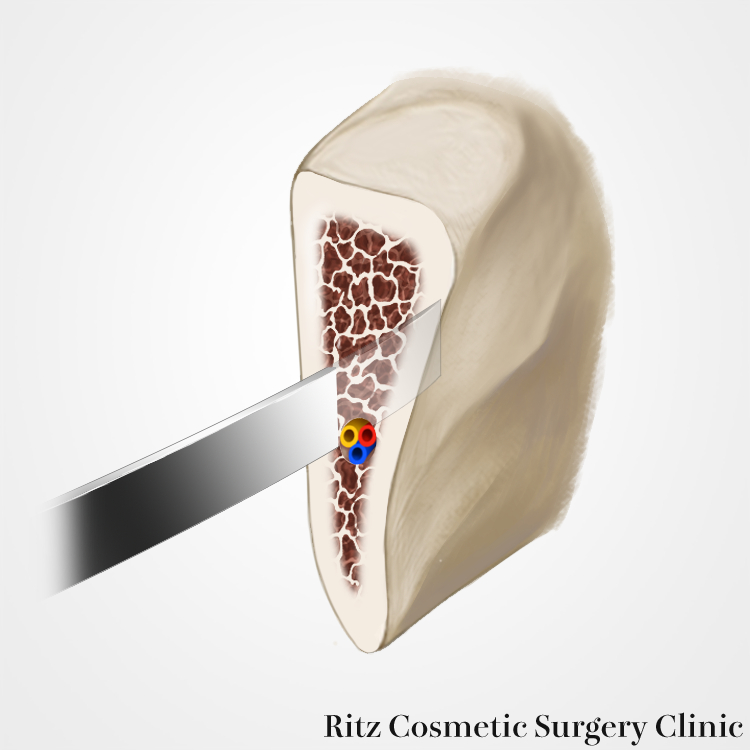
ピエゾの特徴は超音波の振動で骨をカットしますが。軟部組織はよほど強く押し付けない限り切れないため、万が一に骨を全層に通過しても、神経を切断する可能性がほとんどありません。上方は咬合平面と一致した範囲とします。この範囲で外板の分割を行いますが、周囲の境界は出来る範囲はピエゾで行い、下顎枝後縁はリンデマンバーで海綿骨が出る深さまで(皮質骨だけに溝)掘るようにします。
次に専用の骨ノミを用いて、外板の裏面に沿わせて骨切りを行います。下歯槽管走行部位までは薄刃のノミにてゆっくりと骨を分割していきます。海綿骨が皮質骨についてくる場合にはより慎重に分割します。
神経が浅く走行している場合にはセパレーターを用いて外板を分割していきます。外板だけ分割終了後には、前方、上方の皮質骨は可及的にラウンドバーで削骨し段差を慣らしていきます。
下顎骨体部ならびに下顎枝の骨の厚みは個人差があり、下歯槽神経の走行の深さが大きな問題となります。3次元模型から神経走行の深さを0.1mm以下の誤差で測定します。外側皮質骨の裏側に2mm以上の髄質部分が存在すれば、外板の分割切除を行いますが、下歯槽神経が外側皮質骨のすぐ裏側を通過している場合には外板を全層で分割切除すると、下歯槽神経管が解放してしまい、神経損傷など引き起こしかねません。
その場合だけはラウンドバーでの削骨にとどめるのが無難です。

ほとんどの患者様で正面顔を少しでも細くするために、安全に咬筋を薄くします。
ラジオ波(RF)による減量を行いますが、統計データでは、咬筋の厚みは20~30%減少します。実寸で2~3mm細くなります。手術は口の中からのアプローチであるため、皮膚表面のマーキング部位から23Gの長い針をマーキングしたポイントから刺した状態で、RFプローブの先端を直接咬筋に接触させ、本の少しだけ筋肉内に差し込み、焼灼します。
顔面神経の損傷、耳下腺管の損傷を避けるために咬筋の焼灼は術前のマーキング忠実に、慎重に行います。もちろんプローブは筋肉の内側を維持するように注意が必要ですが、直視下における作業であれば心配ありません。
なお外科的な咬筋切除術は、合併症として顔面神経下顎縁枝損傷の可能性があり、さらに過度の萎縮による変形、咀嚼時に皮膚表面に現れる凹凸不整など予期不能で非可逆的な変形をもたらすこともあり、その適応には慎重を要します。
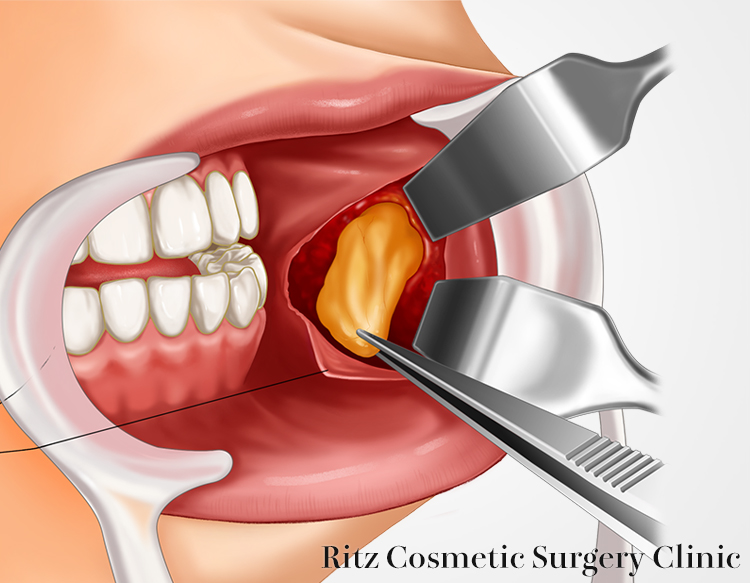
口腔内の切開線の頭側で、局部麻酔を組織に注射することで容易に頬脂肪体が判別できます。鋏を左右に開きながら、脂肪体を引き出して、線維をより分けて容易に突出してくる量だけをペアンでクランプして、バイポーラーで凝固しながら切離、摘出します。
最後に止血を確認し、よく洗浄したのちに、ペンローズドレーンを挿入して、5-0吸収糸で密に粘膜縫合して手術を終了します。ペンローズドレーンは約5時間後(退院時)に抜去します。
頬にはガーゼを集めに当てて、ネットで緩やかに頬を圧迫します。手術直後の出血を最小限にし、血腫を防止し、腫れの軽減に努めます。その後麻酔の管を抜き、患者様には眼を覚ましていただきます。