
エラ:ヒロヒ式の特徴
1.正面顔で横幅が小さくなり、小顔効果が強い 正面顔を小さくするには、外板(が…
エラ骨切りにかかわらず顔面輪郭形成手術で、最も役に立つ検査はCTです。
さらにこのCTデータから製作される3次元実体模型は必需品です。
CTでの画像データはコンピュータ上でいかにも処理できますので、必要なデータが様々な情報として私のもとに入ってきます。現在は、3次元画像で患者様にも自分の頭蓋骨の画像が確認できるのです。
本手術に大きく関与する咬筋の厚みが正確に0.1ミリ単位でわかります。咬筋減量手術、の適応、切除範囲、切除量など、安全にかつ適正に減量するためには必須といっても過言ではありません。
また骨切り、骨切除の際に最も重要な下歯槽神経の走行(深さを含めた正確な位置)が全範囲でこちらもコンマ数ミリ単位でわかるのです。ここまでお話しすると、いかにCTが重要であるかを理解していただけたと思います。
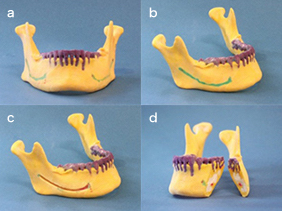
3次元実体模型はCTデータから抽出されたデータをもとに、個々の患者様の頭蓋骨と等大で製作されます。この模型から下歯槽神経の3次元での走行がわかるため、骨切りに際して神経を損傷する可能性がほとんどありません。逆を言いますと、このデータがない場合には控えめな骨切り、骨削りを行わざるを得ないため効果がしっかりと出ません。
また最大限の効果を出そうと外科医側が頑張りすぎると神経損傷の可能性が高くなるのです。その意味において、模型は最大限の効果を約束してくれる、と同時に最大の安全をもたらしてくれる、という意味において本手術では絶対に必須の手術前準備と理解しておいてください。
模型では下顎骨全体像が把握できます。手術中は口の中からわずかな部分しか見えていません。そこで模型から左右の骨の差が把握できますので、左右非対称の患者様にとっても大きな味方になります。また下顎角、下顎枝後縁はときに内側に曲がって手術中に骨を切る際に見えないことがしばしばあります。その際には以前は内視鏡を使って骨切りを行いましたが、同時にこの3次元模型は有益な情報を与えてくれます。
セファロからGAとMPAが得られます。横顔を改善するための情報としては多少の役には立ちますが、正面顔を変化させるべく手術を行う際にはほとんど役には立ちません。画像はあくまで2次元であるため下顎角、オトガイ形成などの手術においては有用ではありません。
※ こちらの検査は、現在当院では行っておりません。CT画像ですべて網羅しております。
パントモでは下歯槽神経の大まかな位置を知ることはできます。ただし横方向に引き伸ばした形での画像であり、骨の3次元形態を把握できるわけではありません。2次元での画像ですので、下歯槽神経走行の深さはまったくわかりません。
※ こちらの検査は、現在当院では行っておりません。CT画像ですべて網羅しております。
横顔を見ると、ある程度脂肪がない方の場合には下顎骨の下縁が視診で確認できます。太っている方の場合には、骨が視診では確認できませんので、触診で確認することになります。
下顎角部の相対的位置、突出方向・程度を評価しますが、以下の2点が重要です。
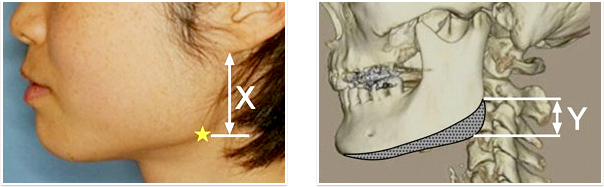
そのうえで角部全層切除術の必要性、切除骨片の大きさ、形状などを検討します。
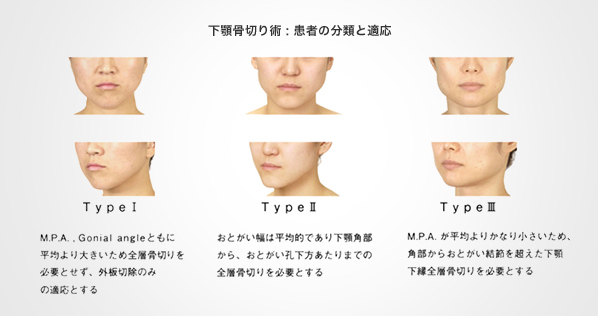
下顎下縁全層骨切り術の適応は、左の3型に分類します。
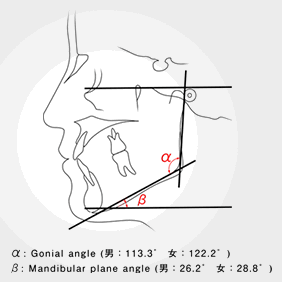
これらを参考に前方への骨切りライン(水平長)を決定します。
私は下顎角部に限局した骨切りを行うことはほとんどなく、ほぼ全例においてオトガイ結節付近まで骨切りを行っています。理由は骨切り後の前方にラインの不整を残さないため、また前方における骨切り、骨削りは正貌における横幅減少効果をもたらすからです。
オトガイが短い場合(正確にはオトガイ隆起部の骨の長さです。)には、オトガイ中心部だけをを下方に延長することも考えます。手段としてはオトガイbox型骨切り術、インプラント挿入術などです。またオトガイの長さが平均的であればオトガイ結節よりさらに中央側より拡大下顎下縁骨切り術を検討します。これらは“Vライン形成術となります。ただし耳垂―下顎角間距離が短い場合には、通常のオトガイ神経下方までの骨切りで対応できることもあります。
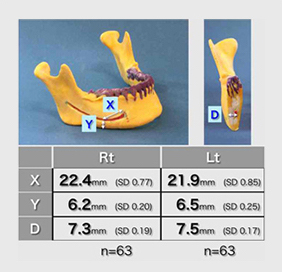
いずれにせよCTデータからセファロ分析を行い、gonial angle (GA)とmandibular plane angle (MPA)から正確な評価は行われます。下歯槽神経の位置(垂直方向)がカギを握りますので、CT→3次元実体模型が非常に有用です。というより、この模型なくして手術をやること自体が大変危険です。
エラ手術の90%以上の患者様において、側貌での変化よりは正貌での変化に希望の比重がおかれています。実際の患者様の希望として、ホームベース型や四角型の輪郭を卵型に近づけたいとのことです。
正面顔で顔面下1/3の大きさを決定している解剖学的な構造として、下顎骨の形態、咬筋の厚み、皮下脂肪(頬脂肪体)の量などが挙げられます。正面顔でほっそりした小顔を形成するためには、これらの要素のうち、どの構造が顔の大きさに強く関与しているかを評価しなければなりません。
骨格性であると判断した場合に、最大横径部の位置を3次元的に把握する必要があります。この部位を“正貌でのエラ”と定義すると、同部位は下顎骨に投影すると体部における斜線付近であり、皮膚表面上では咬筋の前縁から中心部に位置します。したがって正面顔の改善においては、下顎体部の厚み、弯曲、張り出しの改善と咬筋の厚みの改善が必要になることがわかります。症例によっては下顎骨形態よりもむしろ顔面下1/3の横幅に大きな影響をもたらしていることも少なくありません。
正面顔で咬筋を強く膨らませてもらった状態と安静時の差で咬筋の厚さは大まかですが判断できます。奥歯を咬んだ際に咬筋が盛り上がる方は咬筋減量術の適応があります。下顎骨を触診でしっかり確認して最大横径部位である咬筋の中央から前縁あたりまでの下顎骨の形態をよく把握します。この位置は外斜線から下顎えだの前縁あたりに一致します。さらに詳しく減少量などを検討する場合には画像診断として、CT検査が有用です
エラの骨切り手術は全身麻酔で行われます。安全に麻酔がかけられるように、手術前に検査が必要になります。
貧血や出血傾向の有無、肝臓や腎臓機能、血糖値、感染症の有無などを調べ、全身麻酔や手術に耐えられるかどうかを調べます。
TP、GOT、GPT、γ-GTP、CPK、血Amy、T-cho、TG、GLU、BUN、Na、Cl、K、WBC、RBC、Hb、Ht、PLT、MCV、MCH、MCHC、PT、PT-INR、PT-%、血液型、Rh血液型、HBs抗原、HBs抗体、HCV抗体、TP抗体、HIV抗原抗体
貧血、肝機能、腎機能検査、血糖、電解質検査、血液凝固機能検査、感染症検査(B型肝炎、C型肝炎、梅毒、HIV)、血液型(ABO,Rh)不規則抗体、など、麻酔、手術等を安全に実行するための条件に関わるものや、輸血を行う場合の準備、院内感染予防・リスク評価のための検査を行います。
不整脈の有無や種類、心筋虚血(しんきんきょけつ)、心臓肥大、心筋炎などの可能性がわかります。術前検査の一つとして手術を予定されている患者さんの心臓に問題がないかを確認するために行います。
胸部にある臓器(主に肺・心臓・大動脈など)、つまり呼吸器と循環器に異常がないかを調べる検査です。胸部全体にX線を照射して平面撮影し、肺に異常な影がないか、心臓の形に異常がないかを調べ手術や麻酔が安全に出来るかどうかを評価します。
術中術後の血圧上昇は出血のリスクを高くするため,周術期管理において安定した血圧を維持することが重要となります。また異常の早期発見や適切な全身状態の管理を行うことを目的とします。

麻酔をかけるための計算を目的とします。
体重から麻酔薬剤などの計算をし、身長から挿管に使う管の長さや、胃に入れる管の長さを想定します。