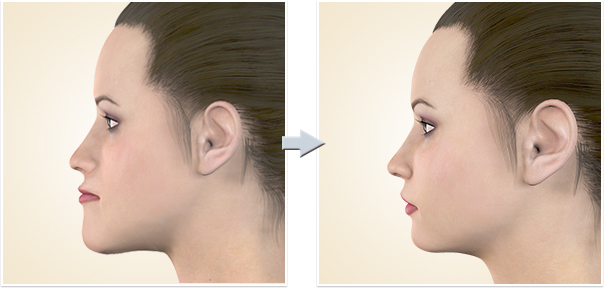
顎矯正手術 上下顎前突の整形手術・しゃくれ解消上下顎前突2
手術の方法
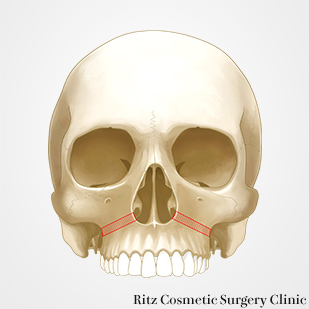
Le Fort I型骨切り術(馬蹄形骨切り併用)
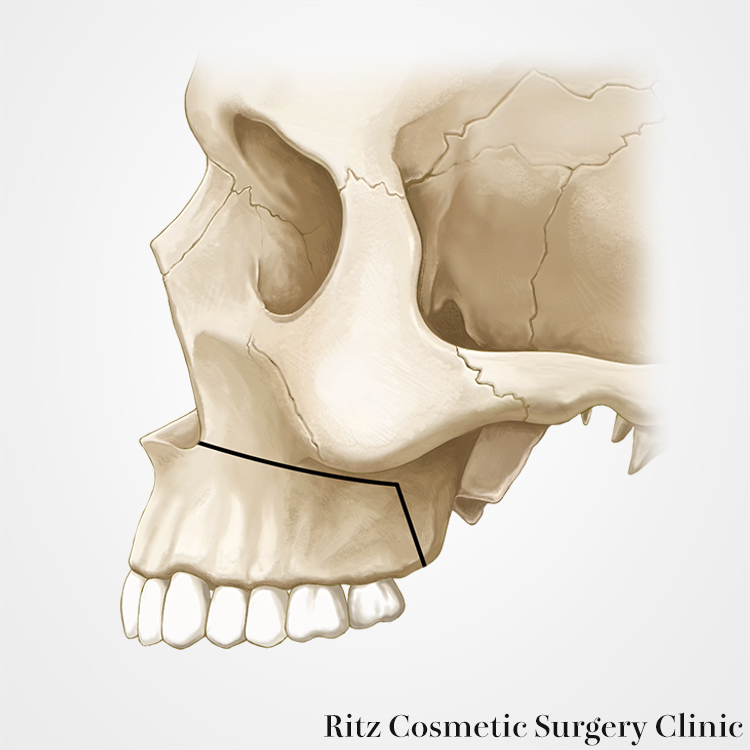
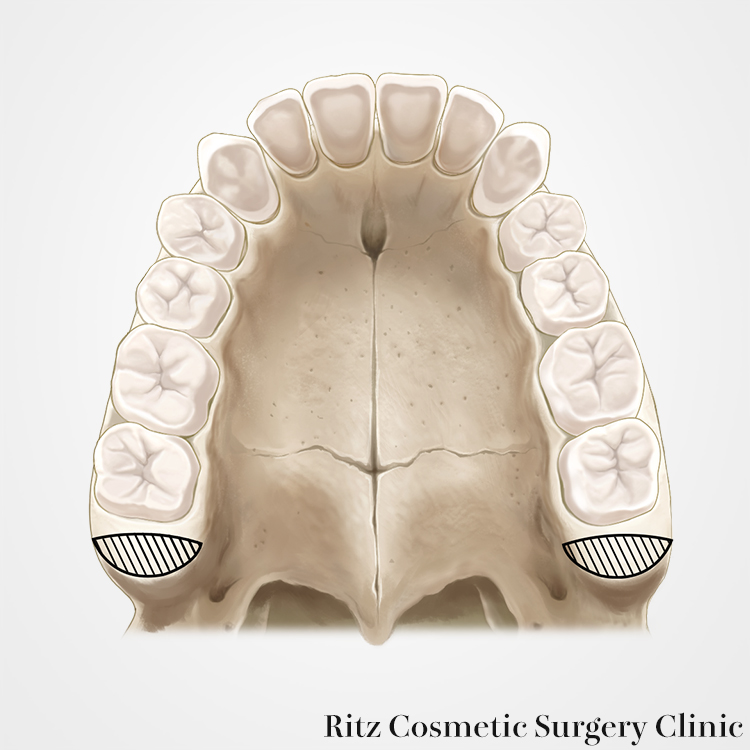
上顎骨を後方移動するために、通常のLeFortI型骨切り術ではなく、馬蹄骨切りを併用して、十分な後退量を確保します。
局所麻酔
両側の上顎結節部および骨膜剥離部、大口蓋孔部および硬口蓋後縁軟組織部に10万倍アドレナリン添加0.5%リドカインで浸潤麻酔を行います。
粘膜切開
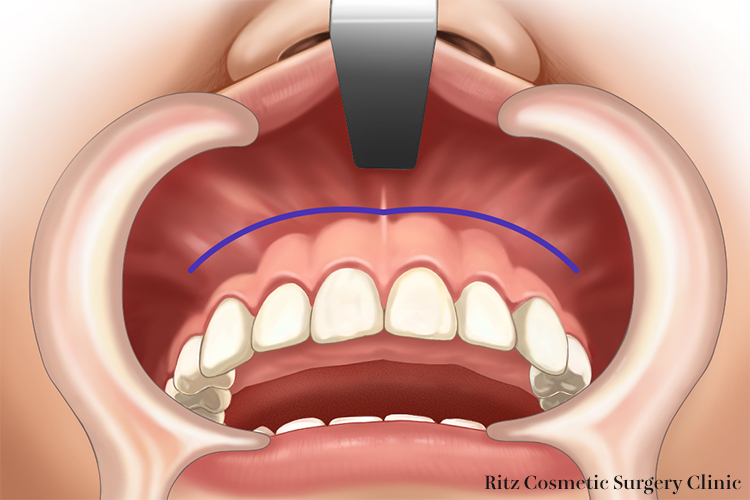 口腔前庭部の粘膜切開は歯肉頬移行部より数mm上方に設定します。初めは粘膜面に対してメスの角度を直角になるようにメスの角度を変え骨膜を切離します。大臼歯部では頬筋を切離すると頬脂肪体の脱出が起こるため、粘膜切開は第1大臼歯近心までに止めるようにします。
口腔前庭部の粘膜切開は歯肉頬移行部より数mm上方に設定します。初めは粘膜面に対してメスの角度を直角になるようにメスの角度を変え骨膜を切離します。大臼歯部では頬筋を切離すると頬脂肪体の脱出が起こるため、粘膜切開は第1大臼歯近心までに止めるようにします。
粘膜剥離
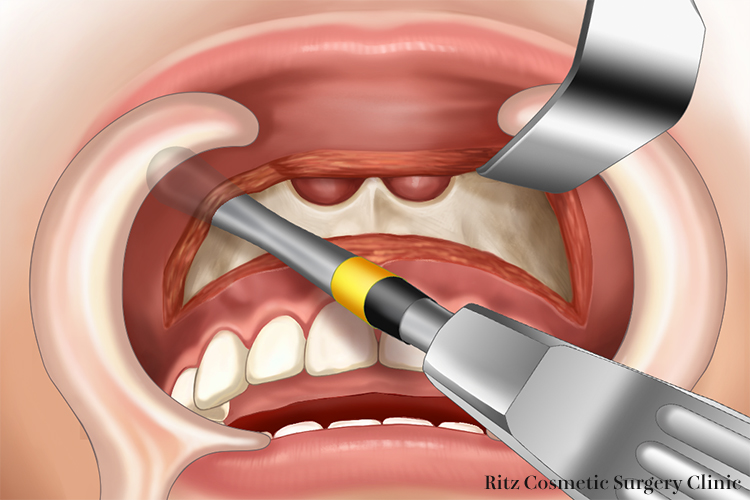 鼻腔底部の剥離は、鼻腔底の形態を考えて、剥離子の先端が常に触れていることを意識しながら操作します。口蓋骨の後縁に達すれば、骨の抵抗感がなくなった感触が手に伝わってきます。鼻腔底部の剥離は、鼻中隔の切離の際に鼻腔粘膜を損傷しないようにできるだけ広く行います。
鼻腔底部の剥離は、鼻腔底の形態を考えて、剥離子の先端が常に触れていることを意識しながら操作します。口蓋骨の後縁に達すれば、骨の抵抗感がなくなった感触が手に伝わってきます。鼻腔底部の剥離は、鼻中隔の切離の際に鼻腔粘膜を損傷しないようにできるだけ広く行います。
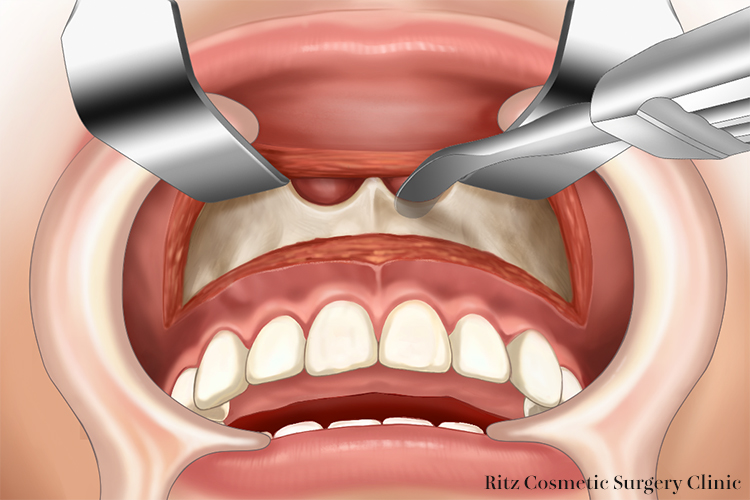
上顎洞前壁の剥離は、プレート固定部を想定して、骨切り予定線よりやや広めに剥離します。剥離操作を遠心に進め、上顎骨頬骨突起の基部を確認したのち、上顎結節部の剥離を行い、翼突上顎縫合部を確認します。先が少しカーブになった耳鼻科用粘膜剥離子やフリューエル剥離子を用いると便利です。
骨膜下でトンネル状の操作となるため、盲目的になるが剥離子の先端で確実に翼突上顎縫合部を確認します。翼突上顎縫合部が確認できればその部分に上曲りのリトラクターを挿入し、創部を展開し、ボスミンガーゼを挿入しておきます。
骨切り線のデザインと骨切り
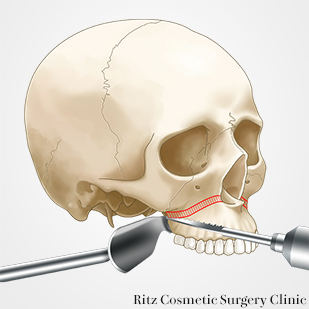
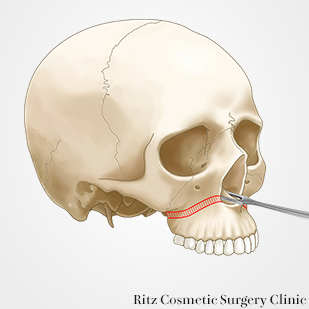
歯根尖より5mm離れた骨上に骨切りの予定線をデザインします。予定骨切り線上に交わるリファレンスマークを印記しておき、移動後の目安とします。レシプロケーティングソーを用いて梨状口縁から、鼻腔側壁、上顎洞前壁、上顎結節部、翼突上顎縫合部まで骨切りを行います。上顎骨後方部の骨切りは使用する器具の長さを把握しておき、深部まで切離しないように注意します。
翼突上顎縫合部を上曲りのリトラクターで確実に保護し、鼻腔側壁部では鼻腔粘膜の保護のために鼻腔側にマレアブルリトラクターを挿入し、骨切りを行います。
鼻腔側壁の後方は3次元実体モデルより梨状口縁から下行口蓋管までの距離を計測しておき(約30mmを目安)、下行口蓋動脈を損傷しないように薄刃のノミで鼻腔側壁を切離します。実体模型より下行口蓋動脈までの距離を測定し、あらかじめノミにテープで印しをつけておくと、安全な骨切りが行えます。
最後に鼻中隔マイセルにて鼻中隔を切離しますが、手掌による槌打で切離が可能です。
ダウンフラクチャー
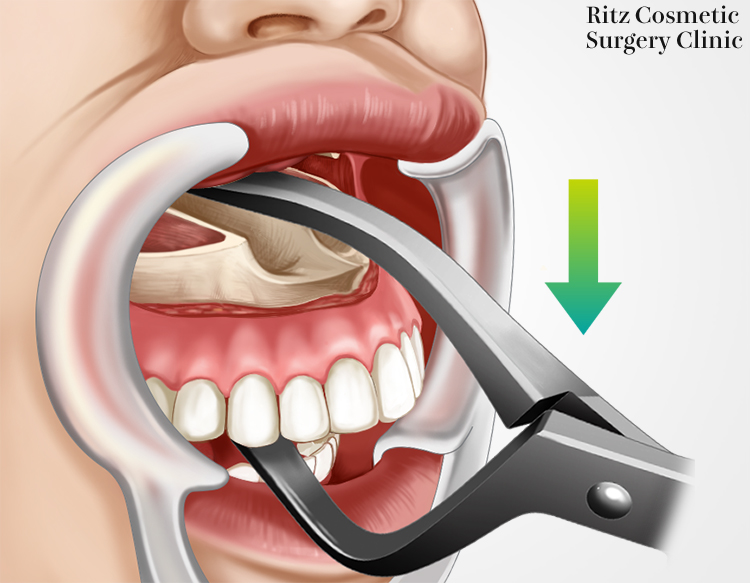
骨切りが終了すれば、翼突上顎縫合部の分離を行います。縫合部の分離は一般的にはプテリゴイドオステオトームを用いて行いますが、出血のリスクを避けるために、私は最低限のスリットを入れた後は下記の手技で行っています。
梨状口縁の骨切り部にボーンセパレーターを使用します。ゆっくりと骨切り部を開大させ、対側にもセパレーターを挿入します。骨の抵抗感を手で感じながらセパレーターを開大していきますが、抵抗が強い場合には再度骨切り状態を確認すべきです。
次に、頬骨下稜部にセパレーターを移動させ左右同じ力でダウンフラクチャーをさせます。その際のセパレーターの力の方向が上顎結節部を下方に押し下げるように、左右同じ力でセパレーターを操作することがコツです。
ダウンフラクチャー後、硬口蓋後縁に付着している軟組織を剥離し、骨片の完全な遊離可動化を確認します。
馬蹄形骨切り
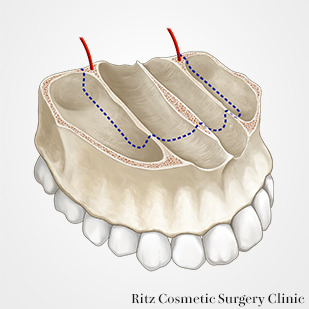
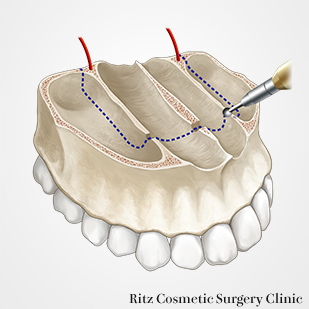
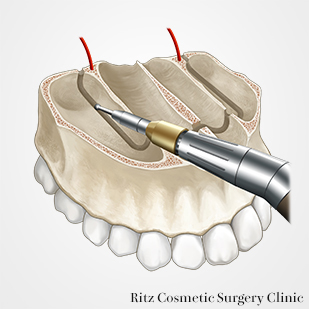
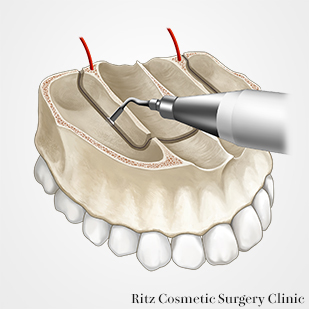
馬蹄形骨切りの予定線を横切る下鼻道側壁と鼻中隔部を大きめのラウンドバーで削骨して、骨稜を低くします。その後は小さめのラウンドバーで鼻腔側の皮質骨のみを骨きり予定線に沿って、切削します。最後にピエゾ(超音波骨メス)を用いて、口蓋粘膜への穿孔を避けながら骨切りを続行します。
骨切り終了後は、上方に挙上された口蓋骨片は、最終的に歯列骨片の下に入り込まなければならないため、干渉部はラウンドバーでさらに削骨しておきます。
歯列を大きく上方移動させるため、歯列骨片の口蓋側の骨膜を剥離して、口蓋骨片が無理なく歯列骨片の下に移動できるようにします。
上顎結節の干渉部位の削骨
後方へ移動させる場合には、口蓋骨片の前方部と上顎結節部の削骨が必要です。この方法では、上顎結節部の削骨に際して、下行口蓋動脈を含む口蓋骨片と上顎結節の間にマレアブルリトラクターを挿入して、下行口蓋動脈を確実に保護することで第2大臼歯の付近まで安全に骨削除が行えます。
上顎骨の位置決め
上顎骨骨片が術前に想定した移動方向に抵抗なく動くことを確認したのち、上顎骨の位置を決定します。術前のモデルサージェリーより作製したスプリントを装着し、下顎位を基準に上顎骨を移動させることになります。
骨片の固定・縫合
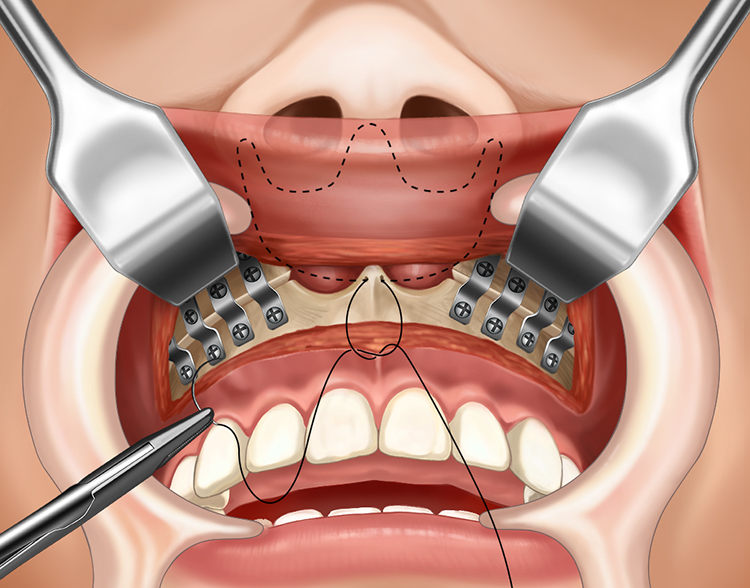
骨片の固定は梨状口縁部、頬骨下稜部に上顎用のチタンミニプレートにて左右4ヶ所で固定します。
鼻翼基部の引き締め
口腔前庭切開では鼻筋、口唇の筋肉が切離されるため、鼻翼の広がりを防止するために左右の鼻筋および上唇鼻翼挙筋に4-0バイクリル糸をかけて、Alar base cinch sutureを行います。
創閉鎖
最後にペンローズドレーンを術後の腫脹防止のため留置し、唇側、口蓋側の粘膜を縫合して手術を終了します。ドレーンは翌日に除去します。
下顎枝矢状分割術
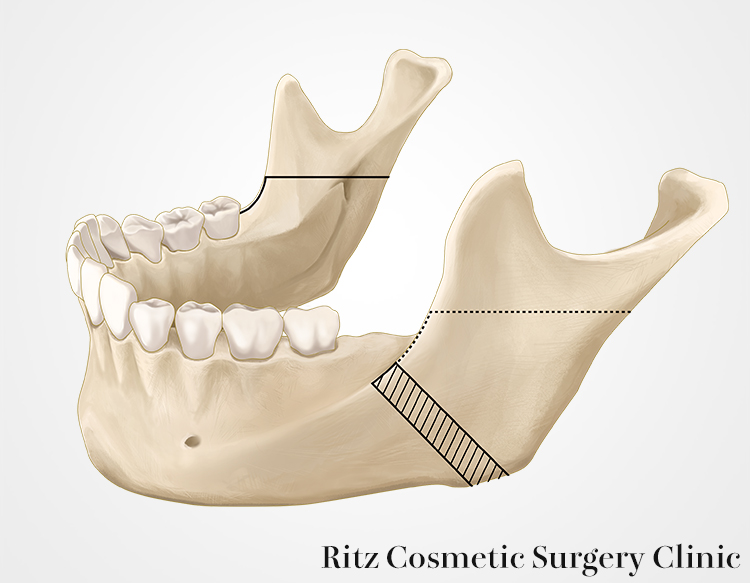
切開と骨膜剥離
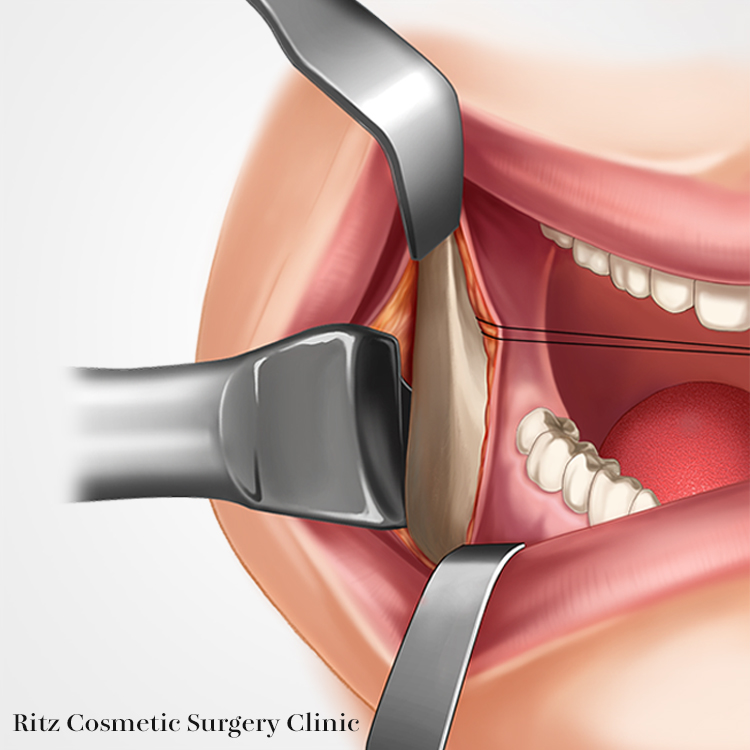
切開線は口腔内で下顎の外斜線上に設定します。粘膜切開ののち頬筋を電気メス等で切離します。次いでラスパトリウムを用いて下顎枝前縁の骨を側頭筋腱付着部まで骨膜下で剥離し、ラムスハーケンを装着します。次に頬側骨膜を破らないように注意しながらエレバトリウムにより下顎下縁および後縁まで剥離を進めます。このとき下顎角部には茎突下顎靭帯が強固に付着しているため、後縁剥離子を下顎角上方に適合し前方に向けて慎重に剥離します。
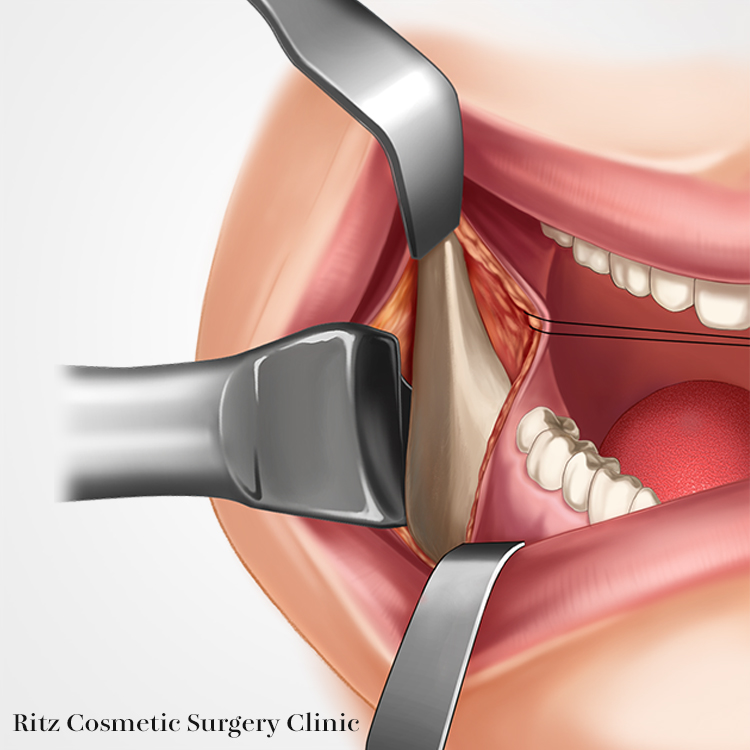
下顎枝内側骨膜の剥離は、まず側頭筋腱付着部を切離してから上方から下方に向けておこなうと骨膜下剥離が容易で内面が明示しやすい。エレバトリウムで内側骨膜を後縁まで剥離すると内外面の骨膜が骨面から袋状に剥離された状態となるので、内外面にプロゲニー・ハーケンなどの鈎を装着して次の操作に移ります。
内側皮質骨の水平骨切り
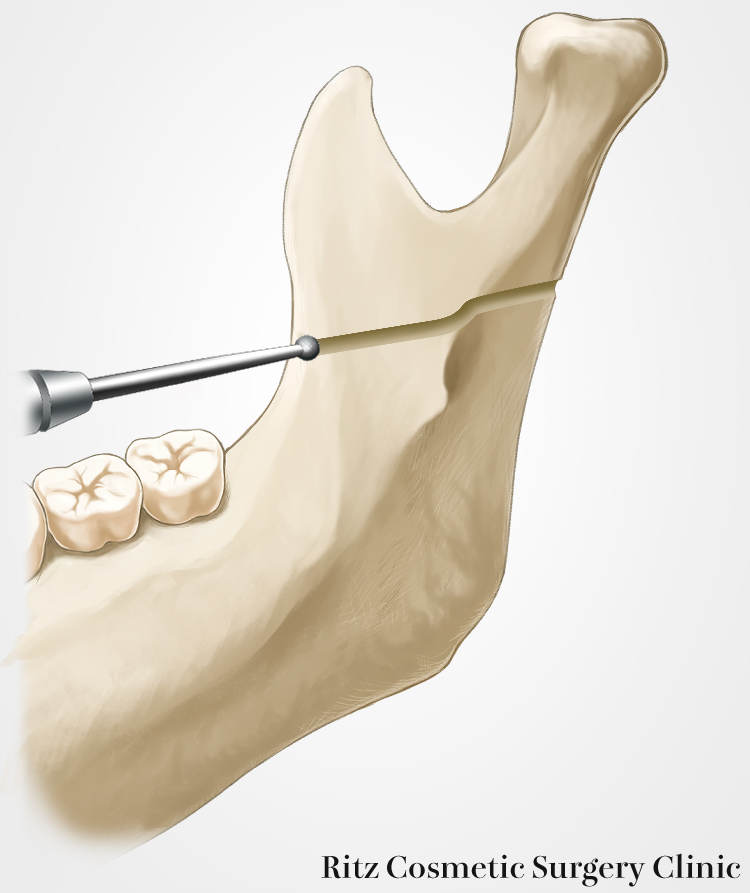
下顎枝内面が後縁まで明示され、軟組織の介在がみられないことが確認できたら、まず下顎枝前方の豊隆部分をラウンドバーで平坦化します。このとき前方の削去面と後半部が面一となるようにしておくと視野も確保され、骨切り作業がしやすくなります。
次にリンデマンバーを用いて咬合平面に平行に下顎枝の前縁から後縁まで、内側皮質骨の骨切りを行います。溝の深さはリンデマンバーの直径(1~1.5mm)を目安として設定します。
下顎枝前縁の矢状骨切り
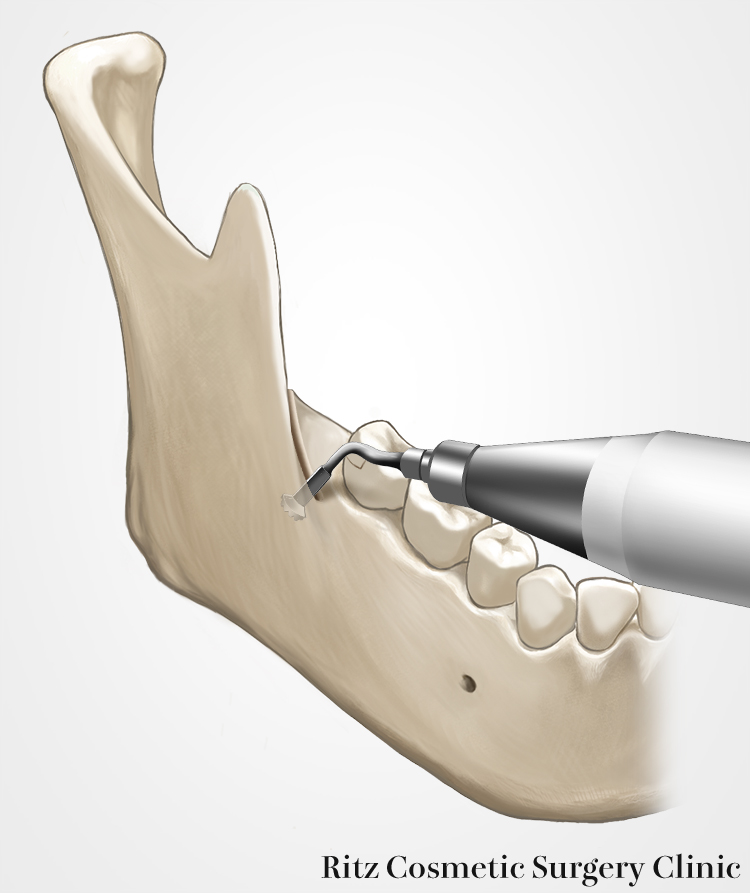
続いて、下顎枝内面の骨切り線前縁から、下顎枝の前面の矢状骨切りを行います。外側皮質骨と骨髄腔の境界付近を目指してドリルを用いてガイドホールを連続して作成します。一般的には外斜線のやや内側に直線的に形成される。
次に、これらガイドホールをラウンドバーなどで連結して、一本のガイド溝とし、最後にこの溝に沿ってピエゾサージェリーにより骨切りを行います。
外側皮質骨の骨切り
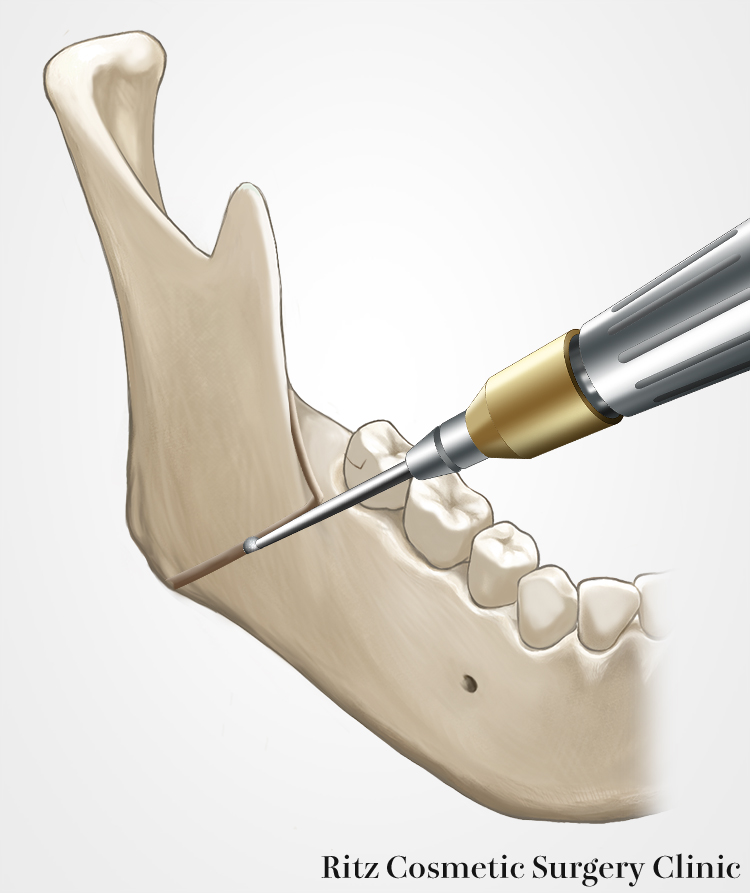
外側の骨切り線は第2大臼歯の遠心付近から下顎角付近に至るラインをとります。これは下顎角の形態、下顎管の走行、遠位骨片の移動方向などの条件に応じて設定します。
リンデマンバーを用いると、切削面から皮質骨の厚みと骨髄腔の境界を目視しながら骨切りすることができます。この付近の下顎骨外面はさまざまな程度の曲面をなすので、そのカーブに応じてバーの角度を変え、適切に皮質骨だけに溝が入るように操作することが肝要です。
下顎枝の矢状分割
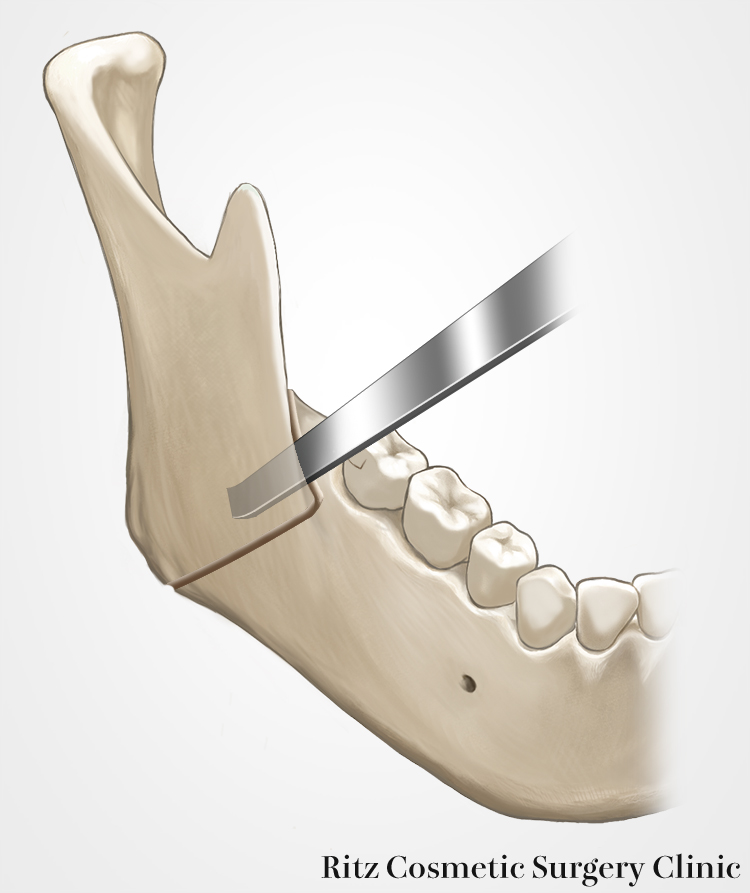
この時点で、骨切りされておらず骨が連続しているのは髄質部の下半分と下顎枝の後縁部であり、この部分をマイセルなど用いて分割します。まず矢状骨切りの上下をマイセルで槌打して、確実に分割されていることを確認しますが、槌打に際してはプロゲニーハーケンや扁平鉤による確実な保護が必要です。
次に、髄質部分の分割を行いますが、マイセルの先端は外側皮質骨の内面に接着するように操作して下歯槽神経血管束の損傷を避けます。
最後は前方骨切り線の下方から広げていくと近遠心骨片は裂けるように分割していきます。この時セパレーターを用いると操作しやすいのですが、各部分での十分な分割を確認したあとに操作しないと骨片が思わぬ方向に骨折を起こすことがあり注意が必要です。
近位骨片の復位
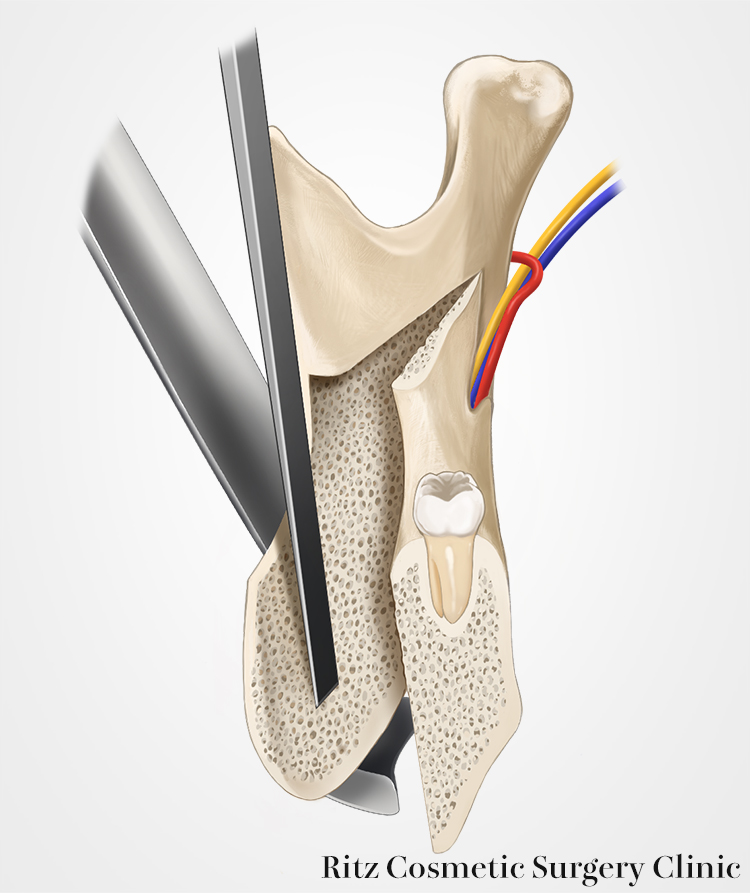
分割後の近位骨片の復位は、顎関節の位置づけとして咬合を構成する上で非常に重要です。術者の経験による感覚は最も大切ですが、再現性を確実にするためにさまざまな近位骨片の復位法が応用されています。
一般には、近位骨片と上顎との距離計測、ミニプレートを応用した骨片位置の再現法などが用いられています。術前の咬合位が不安定な症例では、全身麻酔中の筋弛緩に対応するために、手術前に作成したバイトプレートにより術中に中心位を再現して計測するのが良い方法です。
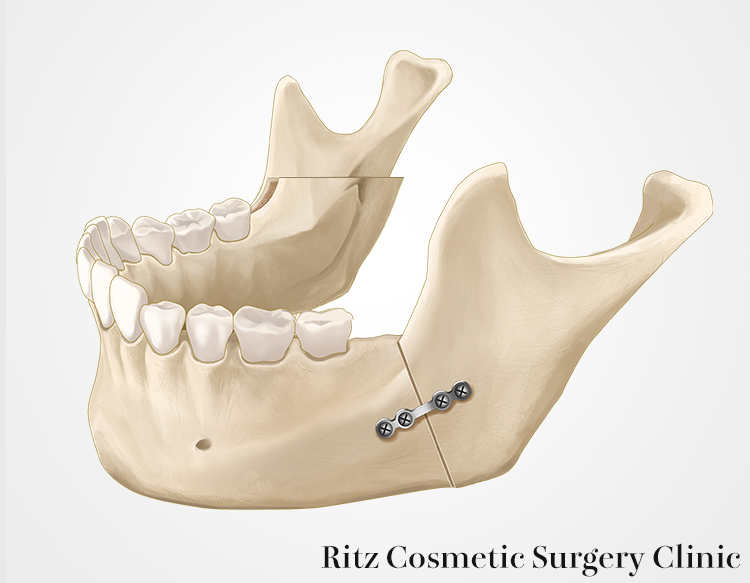
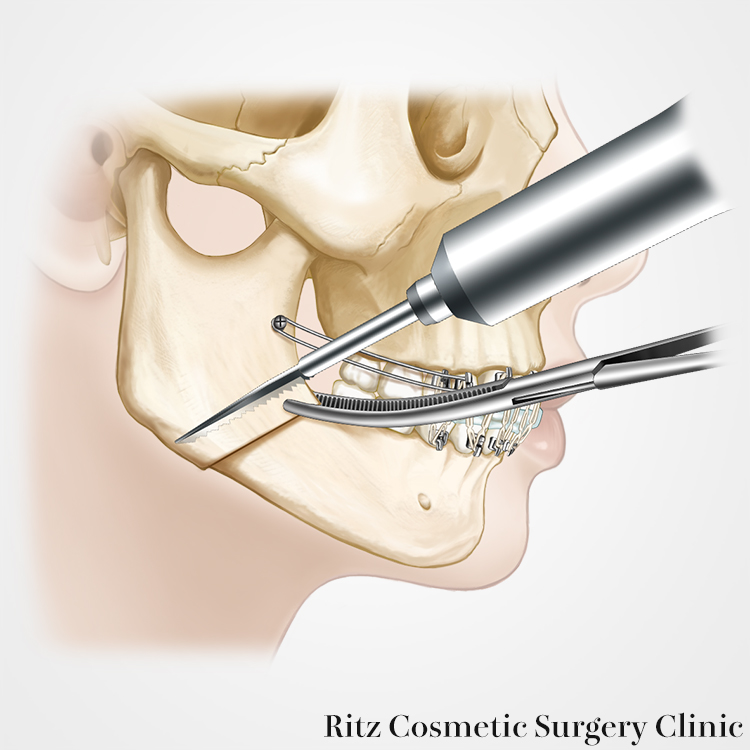
骨固定法
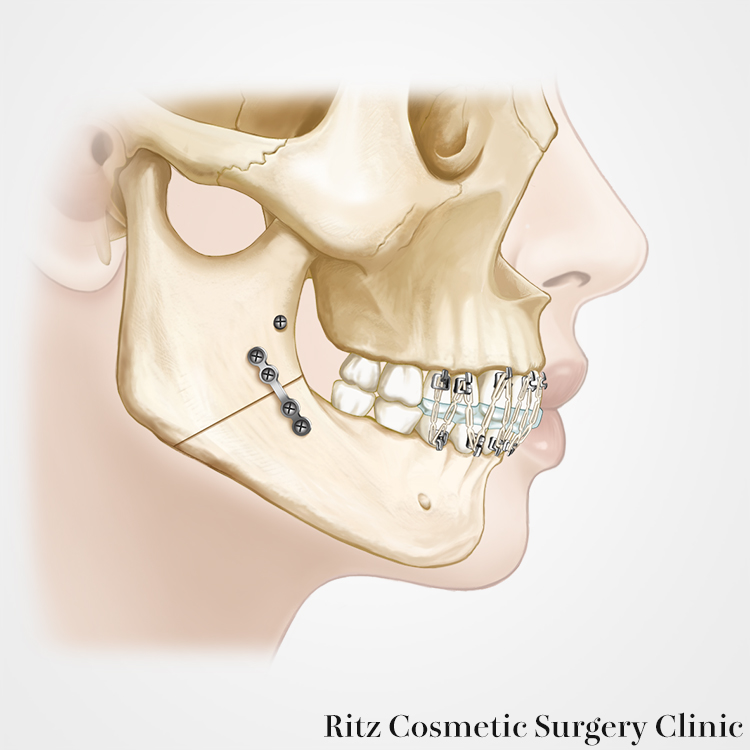
骨切りして再現された骨片の固定法として、近年はミニプレートが改良されて十分な固定力を有するようになり、ロッキングシステムを用いたチタンプレートで固定する方法が多用されています。ロッキングプレートの機構は、monocorticalであるにもかかわらず、bicorticalと同様の固定力が得られるのが特徴です。
近位骨片前縁部の削合
下顎後方移動術では近位骨片の前縁が第2臼歯と重なるため、骨バーなどを用いてこの部分を削去します。また左右非対称症例や骨格性交叉咬合などの手術では近遠位骨片が干渉を起こす部分は削去します。
創の閉鎖
切開創は筋層と粘膜に分けて吸収糸で二層に縫合し、血腫の排出のためペンローズドレーンを留置します。術後は頬部から顎下部にかけて弾性包帯で圧迫して創腔の死腔や血腫を予防します。
顎間固定
骨固定法の発達により顎間固定期間は短縮される傾向にありますが、創の安静と咬合の安定のため、2~4週間はゴムを用いて固定するのが基本です。骨の治癒と下顎骨にかかる応力を考慮すれば、短期間であっても顎間固定や開口制限はおこなうべきでしょう。
上下顎前突
上下顎前突2
このページです。